...
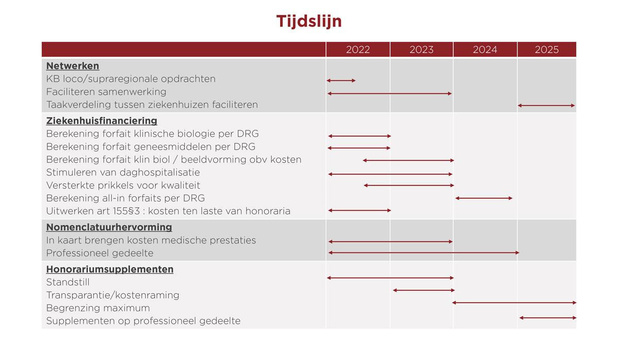
Zo lezen we in de langverwachte hervormingsplannen voor de ziekenhuisfinanciering van minister van Sociale Zaken en Volksgezondheid Frank Vandenbroucke (Vooruit). Vanzelfsprekend verandert de tanker niet meteen van koers. Bedoeling is de fundamenten te leggen voor een meerjarenaanpak. Waarbij de ziekenhuisfinanciering op zich belangrijk is maar de vergoedingswijze van de artsen en de samenwerking tussen ziekenhuizen onderling en met de eerste lijn evenzeer. Momenteel is de berekening van het ziekenhuisbudget bijzonder ingewikkeld en weinig transparant. Correcties volgen vaak pas jaren later. Vandenbroucke wil de financiering helder krijgen door in de toekomst aan elk ziektebeeld - hartinfarct, appendicitis... - een forfaitair bedrag toe te kennen. Dit bedrag - de 'all-in pathologieforfait' per opname - is de som geld nodig om goede zorg te kunnen verstrekken. Ze omvat alle kosten behalve de professionele verloning van de arts. Tegen 2024 zou de berekening van de forfaits per pathologie rond moeten zijn. Het ereloon splitst Vandenbroucke in een deel werkingskosten en een deel professionele vergoeding. Wat precies onder de twee delen valt, wordt globaal en objectief vastgelegd. Individuele onderhandelingen tussen artsen en ziekenhuizen zijn dus niet langer nodig. Op financieel vlak hoeven ziekenhuizen helemaal niets meer te vragen aan de artsen. Samen beslissen moet wel het doel blijven en het zou niet de bedoeling zijn dat artsen niets meer te zeggen hebben. De basis van de hervorming wordt tussen 2022 en 2024 gelegd. De implementatie volgt in 2025. De vorige excellentie op Sociale Zaken Maggie De Block (Open VLD) zette met de ziekenhuisnetwerken al stappen naar meer samenwerking. Vanuit de filosofie dat middelen en expertise verspild worden als elk ziekenhuis alles wil doen. Netwerken zijn kostenbesparend. Investeringen kunnen gedeeld worden en taken verdeeld op basis van expertise. Maar, zo luidt de kritiek van Vandenbroucke, de geografische samenstelling van de 23 erkende netwerken is niet altijd logisch. Sommige zijn groot, andere klein en dat maakt het niet gemakkelijker. Toch blijft samenwerking het doel. Ziekenhuizen verstrekken waar mogelijk nabije zorg en waar nodig gespecialiseerde zorg. Een dienst geriatrie is bijvoorbeeld overal noodzakelijk. Maar een gespecialiseerde behandeling van een hartinfarct kan in één ziekenhuis van een netwerk. Terwijl een beroerte behandelen zo gespecialiseerd is of zo'n grote investeringen voor een kleine groep patiënten vergt dat het beter supraregionaal wordt georganiseerd. "Wat loco- en wat supraregionaal is, wordt dit jaar al beslist," zo luidt het. Samenwerking op netwerkniveau focust vooral op ondersteunende diensten zoals labo's. Daar zijn de meeste schaal- en kwaliteitsvoordelen te rapen. Samenwerking met de eerste lijn is eveneens nodig om hokjes en silo's te slopen. Geïntegreerde zorg is het einddoel. Een correcte verloning op basis van wat nodig is voor de patiënt - en niet: 'hoe meer onderzoeken, hoe meer geld' - geldt a fortiori in de medische beeldvorming en de labo's klinische biologie. In beide deeldomeinen gaat Vandenbroucke de pathologiefinanciering versneld invoeren. Voor de werkingskosten van de diensten medische beeldvorming hanteert de minister een model van populatiefinanciering. Dat impliceert het betalen van "een uitrusting nodig om de normale activiteit medische beeldvorming voor de bevolking van een ziekenhuis te ondersteunen". De prijszetting wordt herzien en voorschrijvers geresponsabiliseerd. Zo hebben ze "geen baat meer bij het maken van overbodige 'voorschriftjes' voor technische onderzoeken". Een belangrijke vaststelling is ook dat de meeste mensen niet alleen liever maar vaak ook beter thuis herstellen. Bovendien vermijdt dit het risico op een ziekenhuisinfectie. Vandenbroucke stimuleert dus waar mogelijk ingrepen in het dagziekenhuis (lees blz. 24-25). Al kunnen patiënten met een moeilijke thuissituatie altijd wel een nachtje in het ziekenhuis blijven. In de klinische biologie, medische beeldvorming en het dagziekenhuis gaan de hervormingen al door in 2022 en 2023. De ziekenhuisfinanciering en het verloningssysteem van de artsen zijn nu innig verstrengeld. Dat wil Vandenbroucke aanpakken door de nomenclatuur grondig te hervormen (lees blz. 20-23). Financiële prikkels beogen dit en volgend jaar de zorgkwaliteit een duwtje in de rug te geven in die domeinen waar grote gezondheidswinst te rapen valt. Concreet gaat het dan over het voorkomen van ziekenhuisinfecties en het terugdringen van antibioticaresistentie. Ziekenhuizen die goede resultaten halen, ontvangen een substantiële beloning. "Ereloonsupplementen op eenpersoonskamers gaan in stijgende lijn en er zit geen logica in", stelt de nota. Maar omdat de overheidsfinanciering niet volstaat, zijn de extra inkomsten wel nodig, beweren ziekenhuizen en artsen. Al verklaart dit volgens Vandenbroucke niet waarom sommige ziekenhuizen veel hogere supplementen aanrekenen dan andere. In 2022 worden de supplementen afgeremd en vanaf 2024 afgebouwd door middel van plafonds. Als het gaat over zorg die extra investeringen vergt, zullen ziekenhuizen en artsen hiervoor 'billijk' gecompenseerd worden.